- Autor Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 20:58.
- Zuletzt bearbeitet 2025-01-24 08:51.
Unter toxischen Leberschäden versteht man pathologische Strukturveränderungen im Gewebe (reversibel und irreversibel) unter dem Einfluss schädigender Chemikalien. Der ICD 10-Code für toxische Hepatitis ist K71.
Ätiologie
Die Ursachen einer chronischen Hepatitis sind: Drogen, Alkohol, Haush alts-, Gemüse- und Industriegifte.

- Drogentoxischer Leberschaden. Symptome können bei einer einzelnen großen Dosis oder bei Langzeitanwendung kleiner kumulativer Dosen bestimmter Arzneimittel auftreten. Zum Beispiel bei der Verwendung von Tetracyclin, Paracetamol. Einige Substanzen können Hepatozytenenzyme hemmen. Dies sind zum Beispiel: „Erythromycin“, „Rifampicin“, „Clarithromycin“, Alkohol, Rauchen, antimykotische und antiretrovirale Medikamente, Penicilline. Auch solche antiepileptischen Substanzen wirken toxisch: "Oxacillin", "Flucloxacillin", "Amoxicillin", "Clavulonate"("Amoxiclav"), Sulfonamide, "Co-Trimaxazol", "Sulfosalazin", "Nifurantoin", "Isoniaid", "Tubazid", "Ftivazid", Antikonvulsiva. Der allgemeine Code für ICD 10 für toxische Hepatitis der Arzneimittelgenese ist K71. Außerdem wird es in Abhängigkeit von den morphologischen Veränderungen im Organ bezeichnet.
- Alkohol, Drogen. Der allgemeine Code für ICD 10 für toxische Hepatitis alkoholischen Ursprungs ist K70.
- Industrielle Gifte. Pestizide, Arsen, Phosphor, Insektizide, Phenole, Aldehyde, chlorierte Kohlenwasserstoffe usw.
- Pflanzengifte. Gorchak, Kreuzkraut, Pilzgifte usw. Der allgemeine ICD 10-Code für toxische Hepatitis durch chemische oder pflanzliche Gifte ist ebenfalls K71.

Pathogenese
Eine der Funktionen der Leber ist eine Barriere. Es neutralisiert eine giftige Chemikalie in eine inaktive Form.
- Wenn eine hepatotoxische Substanz in den Körper gelangt, werden in der Leber aktive Metaboliten gebildet, die eine direkte toxische Wirkung auf die Zelle oder eine immunvermittelte (bestimmt durch den Mechanismus der Überempfindlichkeit) haben können. Beide Prozesse verursachen Zytolyse, Nekrose der Hepatozyten. Es entwickelt sich eine akute oder chronische Hepatitis.
- Außerdem können Medikamente und ihre Metaboliten die mitochondriale Oxidation in der Zelle reduzieren und den Stoffwechsel darin auf den anaeroben Weg übertragen. Die Synthese von Lipoproteinen niedriger Dichte wird gestört und Triglyceride reichern sich in den Hepatozyten an. Der Patient entwickelt eine VerfettungLeber. Eine große Anzahl von Fetteinschlüssen in der Zelle führt zu ihrer Steatonekrose.
- Auch die Funktionen von Enzymen und Transportproteinen in der Zelle können gestört werden, ohne dass die Hepatozyten selbst geschädigt werden, es kommt zu einer Hyperbilirubinämie und einem Anstieg der Gamma-Glutamyltransferase. Andere Leberfunktionstests ändern sich nicht.
- Blockade von Transportenzymen, Schädigung von Hepatozyten verursacht Cholestase, gestörte Synthese oder Transport von Galle. Galle wird in den Hepatozyten aus Gallensäuren, Bilirubin und Cholesterin gebildet. Dann gelangt es in den Gallengang. Die intrahepatische Cholestase ist intralobulär und extralobulär. Es gibt auch eine extrahepatische Cholestase, die durch eine Behinderung des Gallenflusses in den extrahepatischen Gallengängen gekennzeichnet ist.
So kann eine toxische Substanz akute Leberschäden mit massivem Tod von Hepatozyten und chronische - bei wiederholter Einnahme kleiner Dosen einer toxischen Substanz verursachen.
- Bei Hepatozytennekrose ohne Auftreten von Autoimmunprozessen und Cholestase sind AST, ALT erhöht.
- Wenn sich eine hepatozelluläre Cholestase anschließt, dann gibt es einen Anstieg auf 2 Normen der alkalischen Phosphatase, ALT, AST, GGTP.
- Bei duktulärer Cholestase mit Zellnekrose ist das Bild dasselbe, aber ALP steigt um mehr als 2 Normen an.
- Bei Autoimmunprozessen kommt eine Erhöhung der Immunglobuline um mehr als das 1,5-fache hinzu.
Klinik
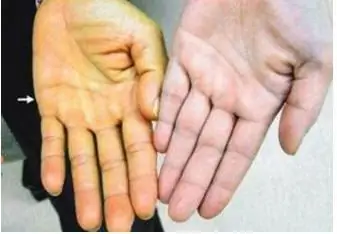
Wenn eine Lebertoxizität aufgetreten ist, können sich die Symptome sowohl akut als auch langsam (chronisch) entwickeln. Der Patient klagt über Schmerzen und Schweregefühl im rechten Hypochondrium, Übelkeit, Mangel anAppetit, Schwäche. Es kann zu Juckreiz der Haut, weichem Stuhl und Blutungen kommen. Der Patient ist retardiert. Bei der Untersuchung sind Haut und Sklera ikterisch. Bei Cholestase verdunkelt sich die Farbe des Urins, der Kot wird hell. Es kommt zu einer Vergrößerung von Leber und Milz. Möglicher Aszites, Fieber. Symptome einer toxischen Hepatitis und Behandlung hängen von der Aktivität des Entzündungsprozesses ab.
Diagnose
Bei Verdacht auf eine toxische Hepatitis wird die Diagnose anhand klinischer, anamnestischer, labortechnischer und instrumenteller Daten gestellt. Ein allgemeiner Blut- und Urintest, eine biochemische Analyse sind vorgeschrieben: Lebertests, Proteinspiegel, Gerinnungssystem, Lipidogramm werden untersucht. Zusätzlich wird eine Untersuchung auf Immunglobuline, Ultraschall der Bauchorgane, Endoskopie, MRT, Leberbiopsie verordnet.
Behandlung
Zu den wichtigsten Medikamenten zur Behandlung von Leberschäden gehören:
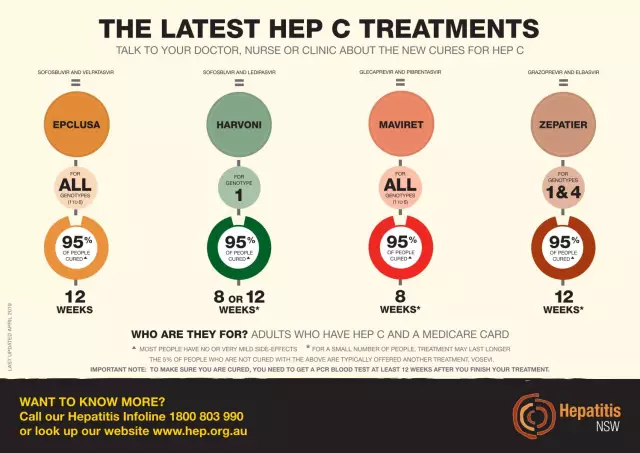
- Ursodeoxycholsäure UDCA ("Ursofalk", "Ursosan", "Ursodez"). Es reduziert die Cholestase (Gallenstauung), verstärkt die Ausscheidung von Gallensäuren, wirkt membranstabilisierend (Schutz der Zellwand vor Toxinbelastung) sowie hepatoprotektiv, immunmodulatorisch, entzündungshemmend (Prednisolon-ähnlich), hypocholesterinämisch, antiapoptotisch (verlangsamt die Alterung der Hepatozyten), litholytisch (löst Cholesterinsteine auf. bei Cholelithiasis), antifibrotisch (verlangsamt das Fortschreiten der Zirrhose, verhindert deren Auftreten), kardioprotektiv, erhöht die Insulinsensitivität, verbessert den StoffwechselLipide und Glukose in der Leber, wirkt als Vasodilatator.
- Essenzielle Phospholipide ("Essentiale") stellen die Integrität von Zellmembranen wieder her, wirken antifibrotisch.
- S-Ademeteonin ("Heptral") erhöht die Menge an Substanzen in der Zelle, die Toxine bekämpfen, Cholestase und Lipidperoxidation reduzieren.
- Präparate "Alpha"-Liponsäure ("Berlition", "Thioctacid") bekämpfen die Entstehung von Leberverfettung.
- Artischockenpräparate wirken choleretisch.
- Silymarinpräparate ("Karsil", "Legalon") wirken direkt antifibrotisch.


Zuweisungsalgorithmus
Also, was ist toxische Hepatitis? Symptome und Behandlung, was ist das? Lassen Sie uns einige Klarstellungen hinzufügen. Gemäß den klinischen Empfehlungen für toxische Hepatitis wird UDCA in einer Dosis von 15 mg pro kg (750 - 1000 mg pro Tag für zwei Dosen) für drei Monate oder länger. Bei mehr als zwei Normen (3 - 5) wird "Heptral" intravenös mit 400 - 800 mg täglich für 10 - 15 Tage hinzugefügt.
Bei einem normalen Spiegel der alkalischen Phosphatase (keine Cholestase) und einem Anstieg von ALT und AST um bis zu 5 Normen wird UDCA 10 mg pro kg verschrieben. Ernennung für 2-3 Monate "Essentiale", "Berlition" je nach Krankheitsursache.
Wenn AST, ALT, Bilirubin mehrals 5 Normen, dann werden Glukokortikoide hinzugefügt. "Prednisolon" wird intravenös bis zu 300 mg pro Tag für bis zu 5 Tage verschrieben, mit anschließender Übertragung auf Tabletten und einer allmählichen Verringerung der Dosis. UDCA und "Geptral" werden gemäß dem obigen Schema verschrieben (wobei die alkalische Phosphatase erhöht ist). Außerdem werden die Vitamine B1, B12, B6, PP benötigt.