- Autor Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 20:58.
- Zuletzt bearbeitet 2025-01-24 08:51.
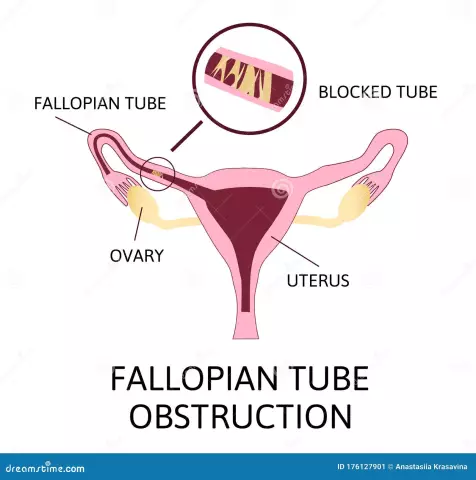
Fast jede Frau möchte von ihrem Sohn oder ihrer Tochter die geliebte „Mutter“hören. Dies ist jedoch aus verschiedenen Gründen nicht möglich. Und eine davon ist die schlechte Durchgängigkeit der Eileiter (die im Volksmund als Eileiter bezeichnet werden), die zu unerwünschten Folgen wie einer Eileiterschwangerschaft oder Unfruchtbarkeit führen kann. Um die genauen Ursachen dieses Phänomens zu ermitteln, wird eine Frau von einem Gynäkologen zu einer speziellen Untersuchung geschickt.
Was es ist, wofür es ist und wie das Problem behoben werden kann - lesen Sie in diesem Artikel. Aber zuerst betrachten wir die wahrscheinlichen Ursachen dieser Art von Pathologie.
Was könnten die Gründe sein?
Wie Sie wissen, verlässt ein reifes Ei unter normalen Bedingungen den Eierstock und beginnt seine Reise durch den Eileiter mit Hilfe von Flimmerhärchen, die die gesamte innere Oberfläche des Epithels bedecken. Hier hofft sie auf eine Begegnung mit der männlichen KeimzelleBefruchtung.

Zellen beginnen sich zu teilen, es entsteht ein Embryo, der bei guter Durchgängigkeit der Eileiter für einige Zeit in die Gebärmutterhöhle gelangt, wo er an der Wand der Gebärmutterschleimhaut fixiert wird. Aber unter Umständen kann die Durchgängigkeit der Eileiter verändert werden, dann ist ein normaler Schwangerschaftsverlauf unmöglich.
Das weibliche Fortpflanzungsorgan, Uterus genannt, ist der einzige Hohlraum, in dem die volle Entwicklung des Fötus möglich ist. Die Möglichkeit einer erfolgreichen Empfängnis und Geburt eines Kindes hängt vollständig von der Gesundheit dieses Organs und dem Zustand der Eileiter selbst ab.
Laut Experten auf dem Gebiet der Unfruchtbarkeitsforschung sind 30-40 % der Gesamtzahl der gemeldeten Fälle mit einer Verstopfung der Eileiter verbunden. Die Gründe für das Auftreten dieser Pathologie, die dazu auffordert, die Durchgängigkeit der Eileiter zu überprüfen, können unterschiedlich sein. Zunächst einmal dies:
- Entzündungsverlauf durch aktive Aktivität eingeschlossener Bakterien.
- Sexuell übertragbare Krankheiten wie Tripper, Chlamydien, Trichomoniasis, Herpes genitalis und eine Reihe anderer Infektionen.
- gynäkologische Operationen, einschließlich möglicher Folgekomplikationen.
- Abtreibungen durchführen.
- Chirurgischer Eingriff zur Behandlung von Erkrankungen der Bauchhöhle und des kleinen Beckens - Blinddarmentzündung, Bauchfellentzündung.
- Vorliegen von Erkrankungen des Fortpflanzungssystems - Salpingitis, Sactosalpinx, Endometriose, Uterusmyome.
Ein weiterer Grund für Abweichungen in der Struktur der Eileiter, einschließlich ihres vollständigen oder teilweisen Fehlens, ist eine angeborene Eigenschaft des Körpers. Ein weiterer Grund, die Durchgängigkeit der Eileiter zu überprüfen, können außerdem verschiedene starke Stresssituationen oder hormonelle Ungleichgewichte sein, nur kommt dies äußerst selten vor.
Effektive diagnostische Techniken
Um eine Unfruchtbarkeitsdiagnose zu stellen, die für die meisten Frauen enttäuschend ist, oder umgekehrt, um sie zu widerlegen, müssen Spezialisten herausfinden, warum dieses Phänomen verursacht wird. Dann wird die entsprechende Behandlung verschrieben.

Wie die medizinische Praxis zeigt, erfahren viele Frauen zufällig während der Diagnose vom Vorhandensein eines entzündlichen Prozesses. In diesem Zusammenhang sollten Sie geplante gynäkologische Untersuchungen, die alle 6 Monate durchgeführt werden müssen, nicht ablehnen.
Wie diagnostiziert man die Durchgängigkeit der Eileiter und wie heißt das Verfahren? Dazu werden unterschiedliche Methoden verwendet, die jeweils ihre eigenen Vor- und Nachteile haben. Die über Jahre erprobten Methoden sind schmerzhaft und erfordern zudem langfristige klinische Studien. Darüber hinaus werden sie nur unter Vollnarkose durchgeführt. Moderne Techniken sind relativ schmerzfrei, eine Vollnarkose ist in diesem Fall nicht erforderlich.
Die folgenden Diagnosen sind derzeit verfügbar:
- Hydrosonographie.
- Laparoskopie.
- Hysterosalpingographie.
Damit eine Frau die am besten geeignete Art der Untersuchung wählen kann, muss sie einen Gynäkologen konsultieren, um eine gynäkologische Anamnese zu erheben. Und abhängig von diesen Informationen wird der Arzt die beste diagnostische Option empfehlen.
Sogenannte Zeugenaussagen
Es gibt eine Reihe charakteristischer Anzeichen, deren Vorhandensein es einer Frau ermöglicht, über die Notwendigkeit nachzudenken, die Durchgängigkeit der Eileiter zu untersuchen. Dazu gehören die folgenden Erscheinungsformen:
- Der Menstruationszyklus ist unregelmäßig geworden oder ganz ausgeblieben.
- Erwartete Schwangerschaft tritt nicht länger als 6 Monate ein.
- Entzündungsprozesse der Anhängsel sind regelmäßig oder chronisch.
- Gegenwart von Infektionskrankheiten, die sexuell übertragbar sind.
- Schmerzen im Unterbauch.
All diese Anzeichen weisen eindeutig darauf hin, dass im weiblichen Körper ungewollte Prozesse ablaufen. Gehen Sie daher lieber noch einmal auf Nummer sicher und suchen Sie einen Arzt auf. Außerdem ist es nicht möglich, den Zustand der Eileiter selbst zu überprüfen, da dies ohne spezielle Ausrüstung einfach nicht möglich ist.
Ultraschall der Durchgängigkeit der Eileiter
Die Durchgängigkeit der Eileiter kann überprüft werden, ohne auf eine hohe Röntgendosis zurückgreifen zu müssen. Dabei kommt ein Ultraschallgerät ins Spiel, bei dem die Zuverlässigkeit der Untersuchung bis zu 90 % beträgt. Darüber hinaus sind in unserer Zeit mehrere Dimensionen verfügbar: Dies sind 2D, 3D und sogar 4D. Diese Technik hat neben dem Namen Hydrosonographie auchein Name - Echosalpingographie (Echohydrotubation).

Die Methode ist einfach umzusetzen, die Studie wird direkt im Büro durchgeführt. Um die Diagnose visuell zu bestätigen oder zu widerlegen, wird die Untersuchung auf zwei Arten durchgeführt:
- Durch die Bauchdecke.
- Transvaginal - durch eine spezielle Sonde, die in die Scheide eingeführt wird.
Bei einem Ultraschall der Durchgängigkeit der Eileiter hängt alles von der Qualifikation des Bedieners ab, der das Gerät bedient, und seiner Fähigkeit, die erh altenen Bilder richtig zu interpretieren. Das Verfahren wird in der Zeit vom 5. bis zum 20. Tag des Menstruationszyklus durchgeführt, Experten empfehlen jedoch die Anwendung spätestens am 8. bis 11. Tag, da in dieser Zeit der Zeitpunkt des Eisprungs am nächsten ist. In diesem Fall ist die Wahrscheinlichkeit von Krämpfen minimal, es ist einfacher, das Konzentrat zu injizieren.
Während der Diagnose kann eine Frau Beschwerden verspüren, was ein Nachteil dieser Art von Studie ist. Außerdem müssen vor dem Eingriff empfängnisverhütende Maßnahmen eingeh alten werden.
Laparoskopie
Viele Frauen interessieren sich nicht für den Namen der Eileiterdurchgängigkeit, sondern dafür, wie sie durchgeführt wird. Konkret bezieht sich diese Diagnose auf die Operationsmethode, die sich durch minimale Schädigung der Haut auszeichnet. Während des Verfahrens ist es möglich, nicht nur die Tatsache der Obstruktion festzustellen, sondern auch die Ursache der "Blockierung" zu beseitigen.
Für diese Art von Betrieb sind stationäre Bedingungen erforderlich. Auf derAn der Hautoberfläche der Bauchwand werden mehrere kleine Schnitte vorgenommen. Anschließend wird ein optisches System, das mit Mikrobeleuchtungen und einem Manipulator ausgestattet ist, durch diese eingeführt. Zur besseren visuellen Beobachtung wird die Bauchhöhle mit Kohlendioxid gefüllt.
Um den Grad der Durchgängigkeit der Eileiter zu beurteilen, wird eine wässrige Lösung von Methylenblau in die Gebärmutter injiziert, und mit einer speziellen Videokamera können Sie sehen, ob diese Substanz durch sie hindurchtritt. Darüber hinaus erfolgt die Diagnose, wie man so schön sagt, in Echtzeit.

Da eine solche Diagnose, wenn auch in geringem Umfang, einen chirurgischen Eingriff erfordert, ist danach eine Erholungsphase erforderlich. Glücklicherweise vergeht es in diesem Fall schnell und dauert normalerweise zwei bis drei Tage, nicht mehr.
Unter allen verfügbaren diagnostischen Methoden ist die Laparoskopie die genaueste Technik, bei der sie weder der Hysterosalpingographie noch dem Ultraschall nachsteht. Außerdem ist das Risiko einer Adhäsionsbildung am geringsten.
HHA
Hysterosalpingographie der Eileiter wird durch Radiographie durchgeführt. In diesem Fall können Sie:
- Den Durchgängigkeitsgrad der Pfeifen bestimmen.
- Das Vorhandensein von Deformationen des Fortpflanzungsorgans oder der Fortpflanzungsorgane erkennen.
- Beurteilen Sie den Zustand der Gebärmutterschleimhaut.
- Krankhafte Veränderungen erkennen.
Forschung wird am besten vor dem Eisprung in der Follikelphase des Menstruationszyklus durchgeführt. Gleichzeitig ist keine Anästhesie erforderlich und der Eingriff selbst wird ambulant durchgeführt.
Alles wird wie folgt gemacht. Mittels eines Katheters wird ein spezielles Kontrastmittel durch den Zervikalkanal in den Hohlraum des Geschlechtsorgans eingebracht. Dann werden in der Anfangs- und Endphase der Studie Röntgenaufnahmen gemacht. Und sie werten die Ergebnisse des HSG der Eileiter aus.
Das erste Bild ermöglicht es Ihnen, die Form der Gebärmutterhöhle zu beurteilen, die Klarheit der Konturen zu bestimmen und auch mögliche pathologische Veränderungen in den Eileitern zu identifizieren, einschließlich des Grades ihrer Durchgängigkeit. Dank des zweiten Bildes sieht man die Ausbreitung des Kontrastmittels im Beckenbereich, falls es natürlich dorthin kommt.
Wenn wir eine solche Diagnostik mit der Laparoskopie vergleichen, ist sie weniger genau (nur 80%). Gleichzeitig wird es von Frauen trotz der Unannehmlichkeiten des gesamten Verfahrens gut vertragen. Es ist sehr wichtig, dass es keine entzündlichen Prozesse gibt. Lassen Sie uns näher auf diese Art der Diagnose eingehen und viele Funktionen betrachten.
Tuben-HSG-Vorbereitung
Wenn einer Frau eine Hysterosalpingographie (oder HSG, auf einfache Weise) verschrieben wurde, muss sie sich richtig auf dieses Verfahren vorbereiten. Aus irgendeinem Grund vergessen viele Ärzte, die Patienten zu warnen, dass das Verfahren ziemlich schmerzhaft ist und viel Unbehagen verursachen kann. In diesem Zusammenhang ist eine gute moralische Vorbereitung erforderlich.

Vor der Studie sollte eine Frau frischen Urin und Bluttests an ihren Händen haben. Möglicherweise benötigen Sie auch einen gynäkologischen Abstrich und Abstriche des Gebärmutterhalses und des Gebärmutterhalskanals. Außerdem nichtTests auf sexuell übertragbare Krankheiten (HIV, TORCH-Infektion) sind ausgeschlossen.
Außerdem müssen Sie eine Reihe von Voraussetzungen erfüllen:
- Ein oder zwei Tage vor dem HSG-Eingriff auf sexuellen Kontakt verzichten.
- Dusche eine Woche lang nicht und lehne jede Art von Intimpflegeprodukten ab.
- Verwenden Sie außerdem eine Woche lang keine Medikamente wie Vaginalzäpfchen, Tabletten oder Sprays. Es sei denn, auf Anraten eines Arztes ist ein Hysterosalpingogramm erforderlich.
Noch eine Frage zum HSG der Eileiter: An welchem Zyklustag wird so ein Eingriff durchgeführt? In der Regel ist dies der Zeitraum, in dem die Menstruation endet, während der Eisprung noch nicht stattgefunden hat. Während dieser Zeit ermöglicht es der Zustand des Endometriums, das Vorliegen einer Endometriose festzustellen.
Am Tag des Eingriffs muss eine Frau ihren Darm mit einem Einlauf oder Abführmittel entleeren. Und kurz vor dem Start der GHA lohnt sich der Besuch auf der Toilette. Es wird nicht schaden, ein Beruhigungsmittel zu nehmen, das es den Uteruskontraktionen ermöglicht, den Eingriff selbst nicht zu stören.
Nach Abschluss der Hysterosalpingographie können innerhalb weniger Tage (normalerweise 1-3 Tage) Kontrastmittel und Blut austreten. Nehmen Sie daher Tampons, Binden oder Einwegunterwäsche mit ins Krankenhaus.
Kontraindikationen für HSG
Die medizinische Hauptindikation für das Verfahren ist die vorläufige Diagnose einer Unfruchtbarkeit. Es ist sehr wichtig durchzuführenzusätzliche Untersuchungen vor dem HSG der Eileiter, Blut- oder Urintests, da Kontraindikationen für den Eingriff bestehen, darunter:
- Tatsache Schwangerschaft.
- Allergische Veranlagung des Körpers gegenüber dem Kontrastmittel.
- Das Vorhandensein von Erkrankungen des Fortpflanzungssystems ansteckender Natur.
Aus diesem Grund sind vor der Durchführung des HSG-Verfahrens Analysen und einige andere Studien erforderlich.
Folgen und Komplikationen
In der Regel ist ein diagnostisches Verfahren wie die Hysterosalpingographie für eine Frau sicher, und danach treten keine schwerwiegenden Folgen oder Komplikationen auf. Nebenwirkungen können jedoch nicht vollständig ausgeschlossen werden. Wir sprechen von einer allergischen Reaktion auf ein Kontrastmittel, was äußerst selten ist. Außerdem können bei Asthma bronchiale allergische Manifestationen auftreten.

Komplikationen nach tubaler HSG können früh oder spät auftreten. Zu den frühen Komplikationen zählen neben Allergien:
- vaskulärer Reflux, wenn ein Kontrastmittel in die Kapillaren oder Venen des Fortpflanzungsorgans gelangt.
- Lymphatischer Reflux: Es tritt bereits Flüssigkeit in das lymphatische Netz der Gebärmutter ein.
- Perforation der Gebärmutterwand ist eine penetrierende Verletzung, die durch unvorsichtiges Handeln von medizinischem Personal verursacht wird.
- Rohrbruch bei zu starkem Druck.
Langzeitkomplikationen umfassen Entzündungsreaktionen, die aufgrund einer Infektion während auftretenZeitpunkt des Eingriffs, wiederum durch fahrlässiges Handeln des medizinischen Personals.
Was die GHA-Ergebnisse zeigen
Anhand der aufgenommenen Bilder kann der Spezialist mit der Analyse fortfahren. Das Ergebnis wird anhand des Verteilungsgrades des Kontrastmittels in den inneren Organen des weiblichen Körpers bewertet. Wenn auffällig ist, dass es von der Gebärmutter in den Eileiter und von dort in das Kreislaufsystem eingedrungen ist, deutet dies auf eine gute Durchgängigkeit hin.
Neben der Tatsache, dass man im Zuge dieser Diagnose den Grad der Durchgängigkeit der Eileiter beurteilen kann, kann man auch eine Reihe pathologischer Veränderungen feststellen, die sich direkt auf die Gesundheit des weiblichen Körpers auswirken und als eine ernsthaftes Hindernis für die Empfängnis eines Kindes. Dazu gehören:
- Polypen;
- gutartige Neubildungen in Form von Uterusmyomen;
- Spikes;
- hydrosalpinx und eine Reihe anderer Fälle.
Trotz der Tatsache, dass die Bestimmung des Durchgängigkeitsgrades der Eileiter mittels Hysterosalpingographie in der Medizin seit vielen Jahren eingesetzt wird, sind die Ergebnisse nicht immer sehr genau. Und das sogar bei richtiger Vorgehensweise. Die Genauigkeit der Ergebnisse wird anhand von zwei Kriterien bewertet: Sensitivität und Spezifität.

Wo kann ich das GHA machen?
Derzeit können Frauen zur Diagnose des Zustands der Eileiter in öffentliche oder private Kliniken gehen, wo normalerweise ein breites Spektrum an Dienstleistungen angeboten wird. Vor mehreren JahrzehntenDie Bestätigung der Unfruchtbarkeit für eine Frau war eine schreckliche Diagnose, die der Möglichkeit, schwanger zu werden, einfach ein Ende setzte. Doch dank der Errungenschaften der modernen Medizin ist die Wiederherstellung der Funktionsfähigkeit der Eileiter kein Problem mehr.
Neben der Frage, wo die HSG der Eileiter gemacht wird, interessiert jede Frau auch der Preis des Eingriffs. Sie hängt von der Art der Diagnose, dem Grad der Genauigkeit der erh altenen Ergebnisse sowie den möglichen Risiken von Komplikationen ab.